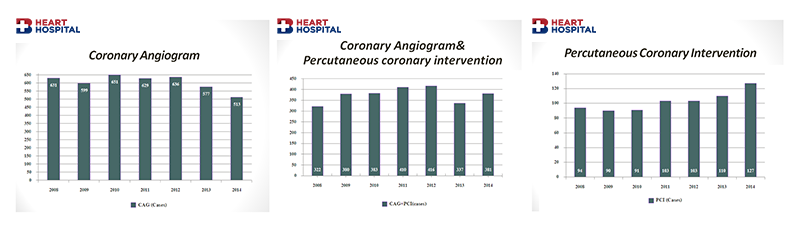
การรักษาหลอดเลือดหัวใจแบบไม่ผ่าตัด โดยการใช้บอลลูนขยายหลอดเลือด การใส่ขดลวด Percutaneous Coronary Intervention (PCI)
treatment
table of contents
คำจำกัดความ
ทำที่ไหน
ขั้นตอนการทำ PCI ประกอบไปด้วย
Primary PCI
การใส่ขดลวดคืออะไร
เหตุผลในการทำ PC
ความเสี่ยงของการทำหัตถการ
ก่อนทำหัตถการ
หลังทำหัตถการ
แจ้งโรงพยาบาลทันทีถ้าพบภาวะดังต่อไปนี้
PERCUTANEOUS CORONARY INTERVENTION (PCI) AT BANGKOK HEART HOSPITAL
คำจำกัดความ
PCI คือ หนึ่งในการรักษาหลอดเลือดหัวใจในปัจจุบัน ซึ่งแบ่งเป็นการรักษาด้วยสายสวนหรือชนิดไม่ผ่าตัดและการรักษาด้วยการผ่าตัด (Coronary artery Bypass Surgery) CABG
PCI เป็นการรักษาแบบไม่ผ่าตัด โดยทำการขยายหลอดเลือดหัวใจโดยการใช้บอลลูนขยายหลอดเลือด หลังจากนั้นตามด้วยการใช้ขดลวดที่ไม่ใช่เหล็กเป็นโลหะสังเคราะห์ ใส่ขยายเพื่อรักษาสภาพของหลอดเลือดไม่ให้กลับมาตีบซ้ำและคงสภาพของหลอดเลือดที่เปิดด้วยการทำบอลลูนไว้และมีความจำเป็นอย่างยิ่งที่ต้องใช้ยาต้านเกล็ดเลือดอย่างน้อย 1 – 2 ตัว เพื่อไม่ให้เกิดการตีบซ้ำและรักษาสภาพของขดเลือดไว้เสมอ ซึ่งชนิดของขดลวดแบ่งเป็นชนิดไม่เคลือบยา, เคลือบยา (Drug-eluting) และชนิดสารย่อยสลายตามธรรมชาติ

ทำที่ไหน
PCI ต้องทำในห้องฉีดสี, สวนหัวใจ (Cardiac Catheterization) เหมือนกันกับการทำฉีดสีหัวใจ, การรักษาจี้ไฟฟ้าหัวใจหรือการรักษาไฟฟ้าหัวใจ
ขั้นตอนการทำ PCI ประกอบไปด้วย
- ฉีดสีหลอดเลือดหัวใจ
- การขยายหลอดเลือดหัวใจด้วยบอลลูน
- การใช้ขดลวด
- การเจาะแคลเซียมแข็งในหลอดเลือด
- การใช้อัลตราซาวนด์ขนาดเล็กในหลอดเลือดหัวใจ
- การวัดสัดส่วนของการไหลของหลอดเลือดหัวใจ
เมื่อทำการฉีดสีหลอดเลือดหัวใจเสร็จเรียบร้อยแล้วและได้ทราบผลของการฉีดสีและจำเป็นที่ต้องทำการรักษาด้วยการซ่อมแซมและเปิดหลอดเลือดหัวใจเป็นการรักษาขั้นต่อไปที่ดีที่สุดและเหมาะสมที่สุดแล้วกับผู้ป่วยและญาติ หลังจากนั้นจึงเริ่มเข้าสู่การรักษาด้วยการ PCI
- PTCA การเปิดหลอดเลือดที่ตีบของเส้นเลือดหัวใจ ไม่ว่าจะเป็นจากคราบไขมัน, แคลเซียมหรือลิ่มเลือด เพื่อให้เลือดกลับมาไหลเวียนได้อีกครั้งและทำให้เลือดนำออกซิเจนไปเลี้ยงกล้ามเนื้อหัวใจได้ เป็นการใช้สายตัวนำใส่เข้าไปในหลอดเลือดหัวใจที่ตีบโดยตรง เมื่อได้ตำแหน่งที่เหมาะสม บอลลูนเล็ก ๆ จะถูกขยายตัวออก เพื่อให้หลอดเลือดที่ตัน-ตีบแคบขยายตัวและเปิดเส้นเลือด ทำให้รูของหลอดเลือดเปิดและขยายใหญ่ขึ้น โดยการใช้ Fluoroscope หรือ
X-Ray เป็นตัวช่วยในการสร้างภาพและนำสาย Catheter ต่าง ๆ ไปยังตำแหน่งที่ถูกต้องเหมาะสม - IVUS คือการใช้อัลตราซาวนด์ที่มีหัวตรวจเล็กมากที่สามารถใส่เข้าไปในหลอดเลือดหัวใจได้ เพื่อสร้างภาพ
อัลตราซาวนด์ในหลอดเลือดหัวใจโดยตรง โดยวิธีนี้จะสามารถเห็นภาพของหลอดเลือดหัวใจ, ความหนาของหลอดเลือดรวมถึงคราบตะกรัน, ไขมันและแคลเซียมต่าง ๆ เพื่อประกอบการตัดสินใจในการรักษาว่าจำเป็นต้องใช้ขดลวดหรือขนาดของขดลวดที่เหมาะสม - FFR เป็นการตรวจหาสัดส่วนของการไหลของเลือดและความสามารถในการไหลของเลือดในหลอดเลือดหัวใจ โดยเทคนิคการวัดด้วยการใช้สายสวนเส้นเลือดหัวใจในหลอดเลือดที่ก้ำกึ่งว่าตีบตันหรือไม่ ในขั้นตอนการตรวจจะใส่สายเล็ก ๆ เข้าไปในหลอดเลือดหัวใจที่ตีบตันอยู่ และใส่ยาที่ทำการขยายหลอดเลือดหัวใจ และวัดความดันที่เปลี่ยนแปลงไปในหลอดเลือดหัวใจ ขณะที่ทำการขยายด้วยยาแล้ว ซึ่งจะสามารถทำให้ทราบถึงความจำเป็นว่าต้องมีการใส่ขดลวดเพื่อการรักษาต่อไปหรือไม่
- Coronary Atherectomy คือ การใช้หัวกรอในการสลายและกรอส่วนที่เป็นหินปูนแข็งและอยู่ในผนังของหลอดเลือด โดยการใช้หัวกรอเล็กๆ หมุนเป็นสว่าน เจาะเข้าไปในคราบหินปูนที่แข็งและอุดตันหลอดเลือดนั้น
Primary PCI
ถ้ามีเส้นเลือดหัวใจตีบตัน STEMI ซึ่งมีความจำเป็นอย่างยิ่งที่จะต้องทำการรักษาด้วยการทำ Primary PCI ภายในเวลา 90 – 120 นาทีหลังจากวินิจฉัยภาวะ STEMI
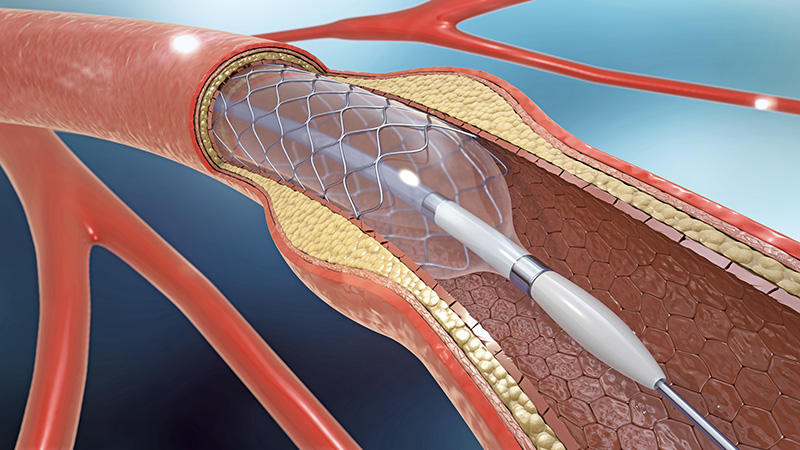
การใส่ขดลวดคืออะไร
โครงร่างค้ำจุนหลอดเลือดหรือขดลวด ปัจจุบันใช้กันอย่างแพร่หลายในการเปิดและขยายหลอดเลือด ส่วนมากจะใส่ขดลวดตามหลังจากการขยายด้วยบอลลูนแล้ว ซึ่งบอลลูนจะทำหน้าที่ขยายหลอดเลือด หลังจากนั้นจึงใส่ขดลวดเพื่อค้ำจุนให้หลอดเลือดที่เปิดออกแล้วไม่ให้ตีบตันซ้ำอีก ขดลวดเป็นวัสดุที่สามารถยืดขยายได้ หลังจากที่ขดลวดถูกวางลงไปในตำแหน่งเหมาะสมแล้วจะทำการขยายขดลวดและกางออกให้ค้ำจุนหลอดเลือดให้มีลักษณะเปิดตลอดเวลา หลังจากนั้นขดลวดจะยืดและขยายและรวมเป็นส่วนหนึ่งของหลอดเลือดหัวใจไปตลอด และจำเป็นอย่างยิ่งที่จะทานยาต้านเกล็ดเลือดเพื่อรักษาสภาพและโครงสร้างค้ำจุนหลอดเลือดนี้ไม่ให้กลับมาตีบซ้ำอีก ยาดังตัวอย่าง เช่น Plavix (Clopidogrel), Effient (Prasugrel), Brilinta (Ticagrelor)
ซึ่งยาเหล่านี้จะป้องกันไม่ให้ลิ่มเลือดหรือเกล็ดเลือดเข้ามาจับก้อนแข็งตัวภายในขดลวด นอกจากยาเหล่านั้น ยังมียาจำเป็นอีกบางกลุ่มที่ต้องการใช้ร่วมกันเพื่อรักษาโรคของหัวใจและหลอดเลือดหัวใจ ซึ่งปัจจุบันขดลวดมีวิวัฒนาการที่ดีขึ้น และมีการอาบยาไว้ในขดลวดเพื่อป้องกันการตีบซ้ำของหลอดเลือด ซึ่งมีความจำเป็นและสำคัญในขบวนการป้องกันการตีบซ้ำของหลอดเลือดหัวใจ ซึ่งถ้าหากมีการตีบซ้ำหรือขดลวดตีบตันอีก อาจจะจำเป็นต้องมีการทำบอลลูนเพื่อใส่ขดลวดเข้าไปเพิ่ม
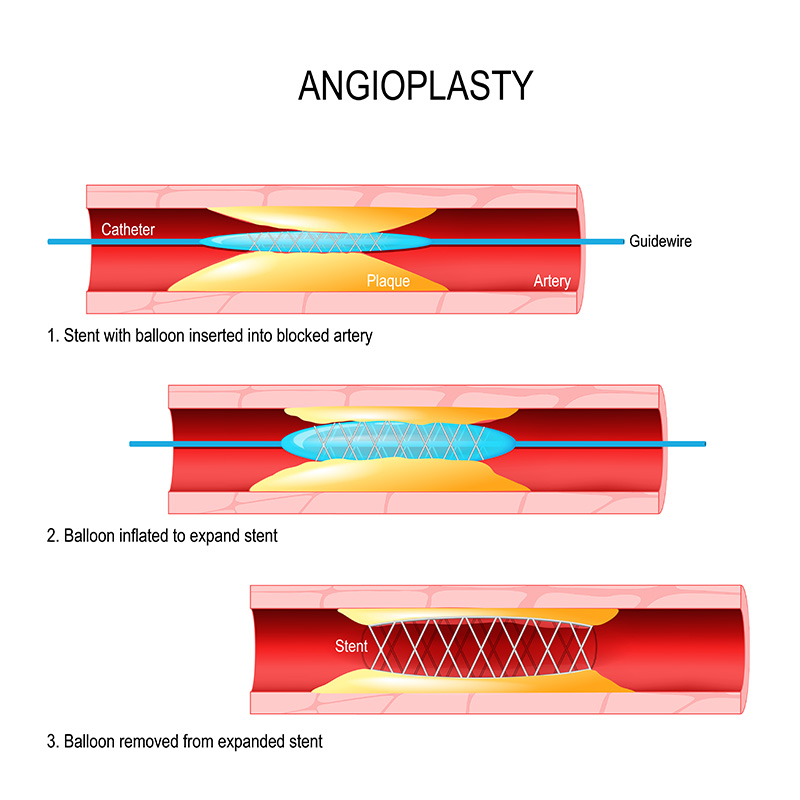
เหตุผลในการทำ PC
จุดประสงค์เพื่อให้เลือดผ่านเส้นเลือดที่ตีบและนำเลือดไปเลี้ยงกล้ามเนื้อหัวใจให้เพียงพอ ซึ่งไม่ใช่ว่าทุก ๆ การตีบของหลอดเลือดจะรักษาด้วยการทำ PCI ได้ทุกที่ ซึ่งบางภาวะและบางพยาธิสภาพ การรักษาอาจจะไม่สามารถทำ PCI และมีความจำเป็นต้องผ่าตัดเพื่อทำบายพาส (CABG) ซึ่งขึ้นอยู่กับดุลพินิจของแพทย์ผู้ดูแลอีกที
ความเสี่ยงของการทำหัตถการ
ความเสี่ยงที่อาจจะเกิดขึ้นของการทำใส่ขดลวด, การกรอหลอดเลือด เช่น
- เลือดออกบริเวณที่มีการใส่สายสวน (เช่น ที่ขาหนีบหรือข้อมือ)
- บาดเจ็บตรงหลอดเลือดบริเวณที่ทำ
- บาดเจ็บตรงหลอดเลือดที่ใส่ขดลวดที่หลอดเลือดหัวใจ
- มีการติดเชื้อแทรกซ้อนบริเวณแผลที่ทำ
- ภาวะหัวใจเต้นผิดจังหวะ
- เกิดการขาดเลือดของกล้ามเนื้อหัวใจฉับพลัน
- อัมพฤกษ์ อัมพาต
- เจ็บหน้าอก
- การแตกของหลอดเลือดหัวใจที่จำเป็นต้องทำการผ่าตัดเส้นเลือดหัวใจฉุกเฉิน
- ความเสี่ยงต่อการตั้งครรภ์, แพ้สารทึบแสง
- ควรจะต้องมีการพูดคุยและปรึกษาแพทย์ผู้ทำการรักษาในเรื่องของโอกาสในการเกิดภาวะแทรกซ้อน
ก่อนทำหัตถการ
- แพทย์จะอธิบายถึงขั้นตอนการทำและเปิดโอกาสให้ถามถึงข้อสงสัย
- มีการเซ็นรับรองและยินยอมการรักษา
- ต้องแจ้งแพทย์ผู้ทำการตรวจหากมีประวัติแพ้สารทึบแสงหรือแพ้อาหารทะเล แถบกาว หรือยาใด ๆ
- แจ้งแพทย์ผู้ทำการรักษาถ้ามีภาวะตั้งครรภ์หรือสงสัยว่าจะตั้งครรภ์
- แจ้งแพทย์ผู้ทำการรักษาเกี่ยวกับยาประจำที่ทานและรักษาอยู่
- แจ้งแพทย์ผู้ทำการรักษาถ้ามีประวัติเลือดออกง่ายหรือทานยาต้านเกล็ดเลือด, ยาละลายลิ่มเลือดอยู่
- บางครั้งอาจจะมีการวางแผนพิเศษล่วงหน้าในบางภาวะหรือโรคบางอย่าง
- งดน้ำและงดอาหารก่อนมาทำหัตถการ
หลังทำหัตถการ
ในโรงพยาบาล
- ต้องนอนหงายราบบนเตียง 4 – 6 ชั่วโมงหลังจากเสร็จสิ้นการตรวจ เพื่อป้องกันเลือดออก ถ้าจำเป็นต้องมีการวางที่ช่วยห้ามเลือด ขั้นตอนนี้อาจจะสั้นลงได้ และห้ามขยับขาหรือแขนข้างที่ทำหัตถการ
- ส่วนมากจำเป็นต้องนอนโรงพยาบาลหลังการทำหัตถการอย่างน้อย 1 คืน ซึ่งขึ้นอยู่กับข้อบ่งชี้หรือผลการตรวจหรือลักษณะของวิธีการทำหัตถการเป็นสำคัญ
ที่บ้าน
- เมื่อถึงบ้านต้องหมั่นดูบริเวณแผลที่ทำหัตถการ ถ้ามีการปวดผิดปกติหรือบวมมากขึ้น หรือมีจ้ำเลือดเกิดขึ้นให้รีบติดต่อโรงพยาบาลทันที
- ถ้ามีการใช้เครื่องปิดแผลหรืออุปกรณ์ปิดแผลพิเศษ ทางโรงพยาบาลจะแจ้งให้ทราบถึงข้อควรปฏิบัติที่เฉพาะเจาะจง
- อาจจะพบว่ามีรอยนูนเล็กน้อยบริเวณแผลที่ทำได้ ถือเป็นเรื่องปกติดีที่เกิดขึ้น แต่ถ้ารอยนูนโตขึ้น, ขยายขนาดใหญ่ขึ้น ต้องแจ้งโรงพยาบาล
- ผิวหนังบริเวณที่ทำอาจจะมีจุดจ้ำเขียวได้ และจะจางหายไปภายในเวลา 2 – 3 สัปดาห์
- จะมีการแจ้งให้ทราบถึงวิธีการอาบน้ำ, การดูแลบริเวณแผล และห้ามทำกิจกรรมหนักไปสักระยะหนึ่งหลังทำหัตถการ
- จะทำงานและใช้ชีวิตได้ตามปกติหลังทำหัตถการใน 2 – 4 สัปดาห์
แจ้งโรงพยาบาลทันทีถ้าพบภาวะดังต่อไปนี้
- มีไข้หรือหนาวสั่น
- ปวดมากขึ้น บวม แดง หรือเลือดออกบริเวณที่ทำหัตถการหรือมีของเหลวไหลออกมาจากตำแหน่งที่ทำ
- ขาหรือแขนข้างที่ทำเย็นลง ชา หรือมีการเปลี่ยนสี
- มีอาการเจ็บแน่นหน้าอก คลื่นไส้ อาเจียน เหงื่อแตก วิงเวียน หน้ามืด
PERCUTANEOUS CORONARY INTERVENTION (PCI) AT BANGKOK HEART HOSPITAL